|
Клинические испытания методов использования собственных клеток иммунной системы пациента для борьбы с раковыми опухолями показали многообещающие результаты. Однако этот подход эффективен, только если пациенты получают большие дозы лекарственных средств, способствующих быстрому размножению иммунных клеток, а эти препараты обладают опасными для жизни больного побочными эффектами. Группа инженеров из Массачусетского технологического института (Massachusetts Institute of Technology – MIT) разработала способ доставки необходимых препаратов, связав их с поверхностью иммунных клеток, нацеленных на борьбу с опухолью. Таким образом, лекарственные средства попадают только к намеченным целям, значительно снижая риск для пациента.
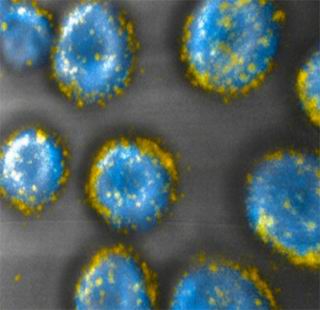
Инженеры МИТ разработали способ связывания несущих препараты-адъюванты мешочков (желтые) с поверхностью иммунных клеток. (Image: Darrell Irvine and Matthias Stephan)
Новый подход может значительно увеличить шансы на успех методов терапии иммунными клетками, перспективных для лечения многих форм рака, считает доцент кафедры биологической инженерии и материаловедения, сотрудник Института интегративных исследований рака Дэвида Коха (David H. Koch Institute for Integrative Cancer Research) MIT Дэррелл Ирвин (Darrell Irvine), ведущий автор описывающей метод статьи, опубликованной в Nature Medicine.
«Мы искали дополнительный толчок, который помог бы сделать метод терапии иммунными клетками эффективным не только для небольшого количества, а почти для всех больным, и позволил бы перейти скорее к излечению болезни, чем к замедлению ее прогрессии», - комментирует свою разработку Ирвин.
Новый метод может быть использован и для доставки других видов антиканцерогенных терапевтических средств и способствует созреванию клеток крови у пациентов, перенесших пересадку костного мозга.
При проведении терапии иммунными клетками врачи сначала удаляют из организма пациента один из их типов, так называемые Т-клетки, изменяют их таким образом, чтобы их целями становились клетки опухоли, и вводят обратно. Такие модифицированные Т-клетки специфически связываются с клетками опухоли и уничтожают их. В настоящее время проводятся клинические испытания этого метода на пациентах с раком яичников, предстательной железы, а также меланомой.
Хотя метод терапии иммунными клетками является перспективным подходом к лечению рака, его успех ограничен сложностями в получении достаточного количества Т-клеток, специфичных по отношению к раковым, и их недостаточной эффективностью в организме больного.
Чтобы преодолеть эти препятствия ученые пытались вводить пациентам адъювантные препараты, стимулирующие рост и размножение Т-клеток. Одним из классов таких препаратов, уже прошедшим проверку в клинических испытаниях, являются интерлейкины – существующие в природе химические вещества, помогающие стимулировать рост Т-клеток, но приводящие к возникновению ряда серьезных побочных эффектов, включая сердечную и легочную недостаточность, при применении в больших дозах.
Ирвин и его коллеги избрали другой подход. Чтобы избежать токсических побочных эффектов они сконструировали несущие лекарственные препараты мешочки, сделанные из липидных мембран, которые связываются с находящими на поверхности Т-клеток серосодержащими молекулами.
В ходе исследования они вводили Т-клетки, каждая из которых несла около 100 таких мешочков, загруженных интерлейкинами (IL-15 и IL-21), мышам с опухолями легких и костного мозга. После того, как клетки достигают опухоли, мешочки медленно разлагаются и выделяют лекарственный препарат в течение примерно одной недели. Молекулы препарата связываются с рецепторами на поверхности тех же клеток, которые доставили их к опухоли, стимулируя их рост и пролиферацию.
За 16 дней все опухоли у мышей, получавших несущие адъювант Т-клетки, исчезли. Эти мыши дожили до конца 100-дневного эксперимента, в то время как животные, не получавшие лечения умерли в течение 25 дней, а получавшие либо только Т-клетки, либо Т-клетки параллельно с инъекциями интерлейкина умерли в течение 75 дней.
Разработанный Ирвином подход к доставке адъювантов является новаторским и одновременно очень простым. Идея изменения Т-клеток с целью добиться большего эффекта от их применения разрабатывается многими учеными, но с помощью более сложных подходов, таких, например, как генная модификация. Связывание же с поверхностью клеток тщательно сконструированных наночастиц является гораздо более простой процедурой.
Хотя Ирвин пока и сфокусировал свое внимание на методе лечения иммунными клетками, он считает, что его клеточные мешочки могут оказаться полезными и в других областях, включая адресную доставку химиотерапевтических препаратов. «Очень многие изучают наночастицы как средство доставки, особенно для терапии рака, но подавляющее большинство введенных внутривенно наночастиц попадают в печень или селезенку. Только менее 5 процентов достигают опухоли», - говорит Ирвин, который является также и ученым-исследователем Медицинского института Говарда Хьюза (Howard Hughes Medical Institute).
С помощью нового метода доставки препаратов непосредственно к опухолям ученые смогут «воскресить» многие перспективные препараты, которые не прошли клинических испытаний из-за того, что они слишком быстро уходят из крови, не успев достичь намеченных целей, или должны применяться в таких высоких дозах, что вызывают токсические побочные эффекты.
Ирвин и его коллеги также продемонстрировали, что их мешочки можно связать с поверхностью незрелых клеток крови, находящихся в костном мозге, которые обычно применяются для лечения лейкемии. Собственные клетки костного мозга пациентов, которым необходима пересадка костного мозга, сначала разрушаются облучением или химиотерапией, что делает больных восприимчивыми к инфекциям на период около шести месяцев, пока пересаженный костный мозга не наработает новые клетки.
Доставка лекарств, стимулирующих гемопоэтические стволовые клетки, сопровождающая пересадку костного мозга, сократит период иммуносупрессии, сделав лечение более безопасным для больных, считает Ирвин. В своей статье он сообщает об успешном опыте по ускорению созревания клеток крови у мышей при введении им наряду с клетками таких препаратов.
Сейчас Ирвин занят работой по проверке производственного процесса на безопасность получаемых наночастиц для испытаний на людях. Клинические испытания на больных раком могут начаться в ближайшие два-три года.
По материалам
A pharmacy on the back of a cell
Аннотация к статье: Matthias T Stephan, James J Moon, Soong Ho Um, Anna Bershteyn & Darrell J Irvine. Therapeutic cell engineering using surface-conjugated synthetic nanoparticles

Related Articles: |













